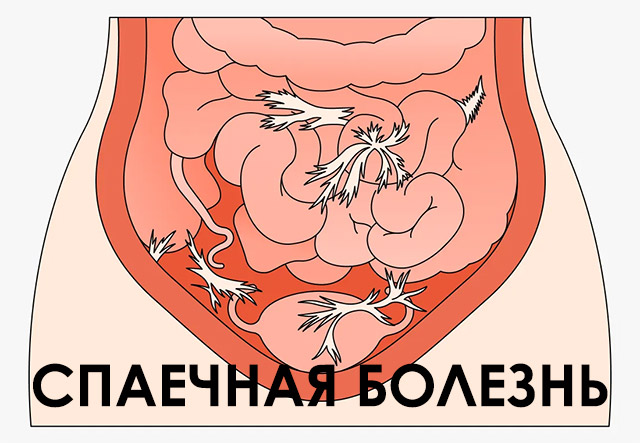
Спаечная болезнь брюшной полости: причины, симптомы, диета, лечение
Что такое спаечная болезнь, почему возникает. Первые симптомы и методы диагностики спаечной болезни брюшной полости. Лечение и профилактические мероприятия.
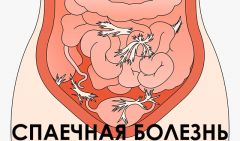
Спаечная болезнь — это патологический процесс, при котором образуются соединительные ткани между брюшинным пространством и рядом расположенными внутренними органами. Болезнь развивается после перенесенного оперативного вмешательства, в некоторых случаях — на фоне хронического воспалительного процесса. Спайки ограничивают подвижность органов, могут вызывать их дисфункцию. В тяжелых случаях это может вызывать сложности при зачатии ребенка или тяжелую дисфункцию сердечно-сосудистой системы.
Причины развития спаечной болезни

При спаечной болезни брюшной полости наблюдается образование спаек в области брюшины. Это своеобразная защитная реакция организма, которая препятствует тяжелым осложнениям. Для того чтобы оградить здоровые органы вокруг участка с патологическим или воспалительным процессом, формируются соединительные ткани. Они заполняют пустоты и выполняют защитную функцию. Сначала эти ткани имеют рыхлую структуру, однако со временем уплотняются и могут окостеневать, образуя спайки.
Причины спаечной болезни связаны с патологиями внутренних органов, которые сочетаются с травмами, полученными в процессе хирургического вмешательства. Вероятность формирования спаек увеличивается при присоединении инфекционных процессов, крови. Причиной могут стать воспалительные реакции, поражающие кишечник, желчный пузырь, поджелудочную железу.
Соединительнотканные тяжи также образуются при врожденных пороках развития органов желудочно-кишечного тракта. В данном случае формируются дополнительные связки, которые фиксируют и приводят к перегибу петель кишечника с последующим развитием воспалительного процесса.
При получении ушибов мягких тканей живота у пациента также могут образоваться спайки. Это возникает в результате кровоизлияния в область брюшины с последующим кровоизлиянием в брюшную полость, развитие воспаления, застоя крови и лимфы.
Риск развития спаечной болезни повышается при полостных операциях из-за больших разрезов и травматизации мягких тканей. Брюшина контактирует с воздушными массами, хирургическим инструментом, прикосновениями врача. Это провоцирует развитие воспалительных процессов и образование спаек. После проведения малоинвазивных процедур вероятность образования такого осложнения снижается.
Прогноз зависит от продолжительности течения патологического процесса и его локализации. Своевременно оказанная помощь предотвращает осложнения и улучшает качество жизни. Если выявлены единичные спайки, прогноз преимущественно благоприятный. Отсутствие терапии чревато осложнениями — непроходимостью кишечника.
Основные симптомы спаечной болезни

Спаечная болезнь кишечника (на фото выше) имеет несколько вариантов течения: латентное, преобладание болевых импульсов, диспепсических расстройств, затруднение проходимости кишечника.
При латентной форме симптомы спаечной болезни отсутствуют. Однако когда компенсаторные функции организма истощаются, патология переходит в следующую стадию.
Преобладание болевого синдрома характеризуется тупыми, ноющими болями, поражающими разные участки абдоминальной области. Симптомы усиливаются после физической активности, при несоблюдении здорового питания, а также под воздействием кишечных инфекций. В тяжелых случаях развивается кишечная непроходимость. Возникают жалобы на умеренную тошноту, изжогу, запоры, диарею.
Если преобладают диспепсические нарушения, у пациента нарушается аппетит, вздувается живот, возникают запоры, жалобы на тошноту и рвоту, изжогу, схваткообразные боли в абдоминальной области.
При спаечной непроходимости кишечника возникает резкая, схваткообразная боль внизу живота, тошнота сменяется рвотой, отсутствует стул. Ухудшается общее состояние, беспокоит слабость. Спайки перекрывают просвет кишечника, нарушается кровообращение. Отсутствие своевременной медицинской помощи чревато общей интоксикацией, повышением температуры тела, ухудшением общего самочувствия.
Длительное течение спаечной болезни брюшины становится причиной внекишечных проявлений: изменения настроения (повышенная раздражительность, агрессивность, нервозность), дисфункции почек с последующим развитием отеков. Нарушается всасывание витаминов и микроэлементов, в результате чего развивается авитаминоз. Пациенты жалуются на нарушение функционирования сердечно-сосудистой системы: нарушается сердечный ритм, наблюдаются колебания артериального давления.
Диагностика спаечной болезни

Решение о том, как лечить спаечную болезнь, принимает врач после очного осмотра и опроса пациента, проведения комплексного обследования.
Диагностика спаечной болезни включает в себя очный осмотр пациента, пальпацию абдоминальной области. Болевые ощущения имеют разлитой характер и усиливаются даже при небольшом надавливании на пораженный участок.
Также пациенту рекомендованы:
- Первичная методика для выявления патологии — ультразвуковая диагностика органов брюшной полости для оценки функционального и структурного состояния органов брюшины.
- Лабораторная диагностика (кровь, моча, кал) для того, чтобы определить общее состояние пациента.
- Рентгенография, чтобы обнаружить воспалительный экссудат.
- Эндоскопическая диагностика при помощи процедур ФГДС, колоноскопии, ирригоскопии, которые позволяют оценить проходимость органов и обнаружить спайки в просвете кишечника.
- Рентгеноконтрастная диагностика для обнаружения точной локализации спаек и непроходимости кишечника.
Чтобы визуально оценить состояние органов брюшины, пациенту назначают диагностическую операцию — лапароскопию.
Способы лечения спаечной болезни

Врачи задействуют консервативные и радикальные методы терапии при выявлении спаек. Консервативное лечение не может излечить от болезни полностью, однако позволяет предотвратить повторное образование спаек и их осложнений. Терапия направлена на уменьшение чувства болезненности. Для этого пользуются очистительными клизмами (на фоне запоров и повышенного газообразования), накладывают тепло на абдоминальную область. Также задействуют элементы физиотерапии: ультразвук, магнитотерапию, электрофорез.
Медицинские препараты от спаечной болезни

Подбор схемы медикаментозного лечения недуга осуществляет врач индивидуально для каждого пациента.
Эффективные препараты для лечения спаечной болезни:
- Вобэнзим. Энзимный препарат, который расщепляет свежие, тонкие спайки. Выпускается в форме таблеток для внутреннего приема. Фармакологический эффект основан на активности действующих веществ: панкреатина, папаина, бромелаина, трипсина, липазы, амилазы, химотрипсина. Препарат предотвращает осложнения и повторное развитие спаечной болезни после хирургического вмешательства. Суточная дозировка — 5-10 таблеток, которые распределяют на 3 приема в течение дня. После того как удалось достичь лечебного воздействия, переходят на поддерживающую дозу — 3-5 таблеток в день. Лекарство рекомендовано использовать за 30 минут до трапезы, запивать достаточным количеством жидкости. Вобэнзим может вызывать изменение запаха каловых масс и кожные высыпания. Стоимость препарата — 520 руб. (190 грн.). Точных структурных аналогов нет.
- Сумамед. Антибиотик широкого спектра действия на основе азитромицина, которым пользуются, чтобы предотвратить инфекционные осложнения. Выпускается в форме таблеток, капсул, порошка для приготовления суспензии для внутреннего приема. Подавляет выработку белковых соединений в патогенных микроорганизмах. Эффективен в отношении грамположительных и грамотрицательных патогенов. Противопоказан пациентам с тяжелой дисфункцией печени или почек, непереносимостью антибиотиков из группы макролидов. Препарат принимают за 60 минут до или спустя 120 минут после трапезы. Передозировка чревата временной потерей слуха, диареей, рвотой. Терапия: промыть желудок, использовать сорбент и препараты для симптоматического лечения, подобранные врачом. Цена — 410 руб. (150 грн.). Аналоги: Азивок, Азикар, Азипол, Гинекит, Дефенз.
- Но-Шпа. Спазмолитик, который уменьшает выраженность болевых ощущений. Выпускается в форме таблеток и капсул для внутреннего приема и раствора для внутримышечного введения. При интенсивной боли пациенту делают инъекцию Но-Шпы, после чего переходят на внутренний прием таблеток или капсул. Аналог — Дротаверин.
- Креон. Ферментный препарат, который нормализует пищеварение и стимулирует перистальтику кишечника. Выпускается в форме капсул 150 мг для внутреннего приема. Содержит амилазу, панкреатин, липазу, протеазу. Восстанавливает пищеварение при частичной резекции желудка, может быть использован после хирургической терапии спаечной болезни. Противопоказан пациентам с непереносимостью активных веществ, при остром течении и обострении хронической формы панкреатита. Половину рекомендованной дозы используют в начале еды, оставшуюся часть — во время трапезы. Цена препарата составляет 340-700 руб. (200 грн.). Точных структурных аналогов у лекарства нет.
Хирургическое лечение спаечной болезни

На фото спайки брюшной полости – лапароскопическая операция
Операция при спаечной болезни — основной метод терапии, который назначают при выявлении неотложного состояния, регулярных обострениях заболевания. Процедуру проводят по показаниям: при кишечной непроходимости, хроническом болевом синдроме, выраженных диспепсических нарушениях, сложностях при зачатии ребенка.
Методику операции при спаечной болезни подбирает хирург, учитывая степень прогрессирования и локализацию патологического процесса:
- Лапароскопия рекомендована, если количество спаек незначительное. Врач постепенно иссекает и отделяет их от брюшной полости при помощи атравматичного инструмента.
- Резекция кишечника показана, если определенный участок кишечника значительно поражен или перекручен, наблюдается некроз тканей. Участок кишечника удаляют, а остальные сшивают друг с другом.
- Анастомозы (отверстия) делают в том случае, если наблюдается обширное поражение кишечника или его непроходимость. Такой обходной путь позволяет восстановить прохождение пищи и кала.
Для профилактики повторного образования спаек во время операции придерживаются ряда мер: не допускают пересыхания брюшины, полностью устраняют кровотечение и сразу удаляют остатки крови. Во время процедуры врач делает широкий размер, внимательно следит за тем, чтобы в брюшину не попали инородные предметы. Чтобы сшить края раны, пользуются полимерной нитью. Использование антибиотиков и антисептиков в форме порошка не рекомендовано.
В период восстановления после хирургического вмешательства рекомендовано начинать двигаться как можно раньше. Соблюдают такие рекомендации:
- На протяжении 30 дней пациенту нельзя поднимать тяжести, вести половую жизнь, употреблять спиртные напитки, заниматься силовыми видами спорта, требующими значительного напряжения.
- Воздерживаются от посещения сауны, бани, загара на пляже, продолжительного пребывания под прямыми солнечными лучами.
Спустя 72 часа после лапароскопии пациент может приступать к выполнению упражнений лечебной гимнастики под наблюдением врача-реабилитолога. Лечебная физкультура усиливает двигательную активность и стимулирует работу мышц брюшины. Подбор упражнений осуществляют в индивидуальном порядке.
Народные средства от спаечной болезни

Народное лечение спаечной болезни используют в качестве дополнения к основной терапии, рекомендованной врачом. Такие методы могут быть использованы в период восстановления после хирургического вмешательства для нормализации самочувствия пациента по предварительному согласованию с доктором.
Народные средства лечения спаечной болезни:
- 3 столовые ложки льняного семени завернуть в марлю, опустить в кипяток. Подержать 5 минут, остудить. Семена льна распределяют по нижнему участку абдоминальной области и оставляют для воздействия на ночь.
- Для уменьшения симптомов спаек и воспалительного процесса корни бадана заливают горячей водой, настаивают 7-9 часов и перемещают в холодильник. Полученный раствор разводят с водой и используют для спринцеваний.
- Золототысячник, донник, мать-и-мачеху смешивают в равных пропорциях, заливают кипятком и настаивают в термосе на протяжении 4 часов. Употребляют по 1/3 стакана трижды в день в течение 30 дней.
- Столовую ложку высушенной травы зверобоя заливают кипятком, кипятят на слабом огне 10 минут. Охлаждают, принимают по 1/3 стакана трижды в день. Курс приема можно повторять несколько раз в день. Лучше воздерживаться от применения зверобоя в летнее время года, поскольку растение может спровоцировать гиперпигментацию.
Диета при спаечной болезни

Диета при спаечной болезни кишечника подразумевает употребление пищи до 4 раз в день, небольшими порциями. Еду тщательно пережевывают, порции — небольшие.
Допускается употребление нежирных мясных и куриных бульонов, отварной рыбы, омлета или яиц, отваренных вкрутую, овощных бульонов, нежирного куриного филе, свежих фруктов (кроме винограда), каш (гречка, овсянка, рис).
При лечении спаечной болезни необходимо соблюдать питьевой режим, количество жидкости рассчитывают по формуле: 30 мл воды умножить на массу тела пациента.
Рекомендовано исключить тяжелую пищу, которая может провоцировать повышенное газообразование. Необходимо отказаться от бобовых, белокочанной капусты, винограда, репы, редиса, кукурузы, молока, газированных напитков, алкоголя, жирного мяса и рыбы, фастфуда, консервов, полуфабрикатов, солений, копченостей, манной каши, мучных изделий, сдобы, сладостей. Кроме того, воздерживаются от употребления чрезмерно горячей или холодной пищи.
В первые 24 часа после хирургического вмешательства допускается употребление некрепких бульонов, далее — легкая еда пюреобразной консистенции. Спустя 3-4 дня в рацион вводят вареные овощи, мясо, кашу. Диеты необходимо придерживаться на менее 1 месяца.
Для профилактики спаечной болезни рекомендовано вести здоровый образ жизни, избегать переохлаждений, отдавать предпочтение умеренным физическим нагрузкам, соблюдать режим труда и отдыха. Недопустимы длительные периоды голода, которые сменяются перееданием. Необходимо нормализовать стул (минимум 1 раз в день, а лучше — 2), своевременно лечить болезни желудочно-кишечного тракта, проходить профилактические обследования у гастроэнтеролога. При первых признаках болезней ЖКТ или спаев нужно сразу же обратиться к опытному специалисту.
Видео, что такое спаечная болезнь, чем опасны хирургические операции