Спондилит: причины, симптомы и лечение воспаления позвоночника
Что такое спондилит, какие причины вызывают воспаление позвоночника? Виды заболевания, симптомы и его возможные последствия. Особенности лечения позвоночного столба при гнойном воспалении позвонков.
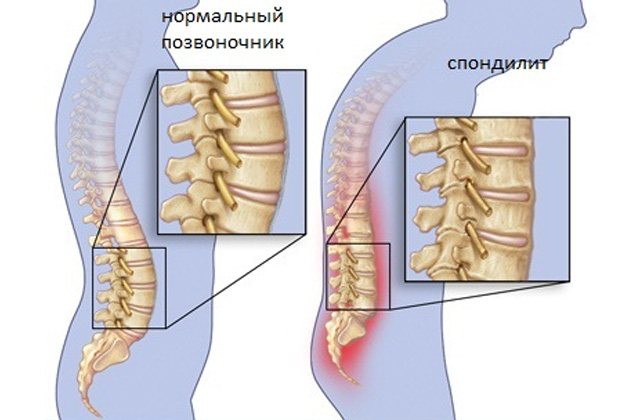
Спондилит — это редкое воспалительное заболевание позвоночника, которое вызывает разрушение отдельных позвонков с дальнейшим нарушением функциональности позвоночного столба. Постановка диагноза на ранних стадиях затруднена из-за отсутствия специфической симптоматики, поэтому очень часто патология имеет серьезные последствия. Характерные симптомы проявляются на том этапе, когда уже два или более позвонков сильно деформированы. Далее подробно описаны возможные причины заболевания, классификация по видам, а также список симптомов, последствий и лечение длительного прогрессирования патологии.
Причины развития спондилита

Спондилит — не самостоятельное заболевание, а признак и следствие некоторых других болезней, не связанных, собственно, с хребтом. Поражение позвонков, носящее гнойно-воспалительный характер, — это, по сути, осложнение, которое также может приводить к еще более серьезным последствиям, часто необратимым.
Механизм развития патологии прост: после первичного поражения запускается процесс снижения плотности костной ткани, нарушения микроциркуляции крови и инфицирования тканей с последующим нарушением функциональности позвоночного столба и образованием гнойно-воспалительных очагов.
Причины развития спондилита позвоночника:
- Заражение болезнетворными микроорганизмами. Запустить воспалительные процессы в хребте могут бледная трепонема, палочка Коха, трихомонада, бруцелла, гонорейный гонококк, стрептококк, золотистый стафилококк, а также возбудители оспы, чумы, тифа и даже различные грибковые инфекции. Вместе с кровотоком болезнетворные микроорганизмы проникают в позвоночник и там начинают свою паразитирующую активность. Таким образом, к развитию воспалительных процессов в позвоночном столбе могут приводить туберкулез, сифилис, бруцеллез, гонорея, тиф и др.
- Травма позвоночника. Спондилит также может возникнуть в результате различного рода повреждений спины с вовлечением мягких тканей. В результате травмы развивается воспалительный процесс, может присоединяться инфекция.
- Иммунологическая дисфункция. В некоторых случаях признаки спондилита возникают в результате повышенной аутоагрессии иммунных клеток, которые атакуют собственные ткани и тем самым вызывают воспаление. Такая негативная реакция может развиться после переохлаждения или в результате какого-нибудь инфекционного заболевания, влияющего на функционирование иммунитета.
В современных исследованиях, посвященных изучению этиологии воспалительных процессов в хребте, есть данные, что провоцирующим фактором развития данного заболевания может стать генетическая предрасположенность. Ее маркером является антиген гистосовместимости НLA-В27.
Основные виды спондилита

На фото анкилозирующий спондилит
Спондилит по большей мере — это понятие обобщенное. Необходимость разделения продиктована потребностью назначения специфической схемы лечения, определяемой не только на основе индивидуальных особенностей пациента, но и исходя из выявленных причин развития этого воспалительного процесса в позвоночнике.
Принята обобщающая классификация спондилита по этиологии возникновения — специфический и неспецифический.
Виды специфического спондилита:
- Туберкулезный. Другое название — болезнь Потта. Это наиболее часто встречающийся вид заболевания, когда с током крови палочки туберкулеза попадают в губчатое вещество позвонков. Спровоцировать поражение могут травмы спины, хронические деформации, снижение иммунитета. Туберкулезный спондилит считается тяжелой формой, т.к. характеризуется поражением обширного участка. Вызывает формирование гнойных абсцессов холодного типа, т.е. без явных признаков воспаления, а именно без покраснения и повышения температуры. Воспалительные процессы больше возникают в грудном отделе, реже в шейном и остальных. При прогрессирующем течении позвонки разрушаются и сильно деформируются, приобретая форму клина. При отсутствии должной терапии возникают серьезные последствия — повреждение спинного мозга, перелом хребта, частичный или полный необратимый паралич верхних конечностей, формирование остроконечного горба. А из-за деформации грудной клетки появляются проблемы в функционировании сердечно-сосудистой и дыхательной системы.
- Бруцеллезный. Это заболевание более характерно для мужчин, причем чаще возникает в возрасте от 25 до 40 лет. Воспаление появляется в поясничном отделе, при этом практически не возникают абсцессы. Такое поражение вызывает утолщения вокруг позвоночника, на рентгене картина схожа с мелкоочаговой деструкцией костных тканей. По симптомам на начальной стадии спондилит можно спутать с радикулитом.
- Гонорейный. Является следствием гонореи. Основные симптомы — сильная боль и значительное сокращение подвижности позвоночного столба.
- Актиномикотический. Возникает при хронической инфекционной болезни актиномикозе, которая провоцирует образование абсцесса со свищами. Чаще поражается грудной отдел в результате распространения инфекции с ранее пораженных внутренних органов. Образование свищей при спондилите поясничного отдела наблюдается при осложнении кишечного актиномикоза.
- Сифилитический. Один из самых редких видов данного заболевания. Возникает на фоне сифилиса разных органов. Характеризуется быстрым формированием тугой подвижности позвоночника и ночными болями. Вызывает формирование гумм — узелков, необратимых разрушений тканей. Прогрессирующее течение приводит к расплющиванию тел позвонков с дальнейшим повреждением спинного мозга и нервных корешков, что вызывает серьезные неврологические нарушения.
- Тифозный. Возникает на фоне 2-3-месячного развития тифа. Недуг сопровождается повышением температуры и ярко выраженной болью в местах, где поражен хребет и сформированы множественные гнойники. Прогрессирование стремительное. Поражаются смежные позвонки и межпозвонковый диск, скрепляющий их. В очаге поражения формируются костные разрастания, которые в короткие сроки блокируют подвижность спины. Наиболее частая локализация — пояснично-крестцовые и грудопоясничные сочленения.
- Асептический. Возникает на фоне травмы спины. Диагностика затрудняется, т.к. в период восстановления после травмирования пациент отмечает заметное улучшение физического состояния. При этом в позвонках продолжаются патологические изменения, и постепенно болезнь входит в хроническую форму. В таком случае на фоне незаметного некроза костных тканей развиваются различные нарушения осанки, например, сутулость, кифоз Шейермана Мау.
Неспецифический спондилит подразделяют на два вида:
- Гематогенный. Иначе этот вид называют остеомиелитом позвоночника. Возбудителем является стрептококковая или стафилококковая инфекция. Заболевание проявляется устойчивым некрозом костных тканей с образованием гноя. Свищи формируются в шейном и поясничном отделах. Поражению подвергаются надкостница, губчатое вещество, а также костный мозг и окружающие мягкие ткани. При этом у пациента отмечается сильный болевой синдром. Прогрессирование стремительное. Последствия — нарушения осанки, образование межпозвоночных грыж.
- Анкилозирующий. Другое название — болезнь Бехтерева. Точная причина развития данной патологии неизвестна. Принято считать, что анкилозирующий спондилит возникает в результате неправильной работы иммунной системы, которая атакует собственные клетки. Прогрессирование вялое, чаще бессимптомное, при этом постоянное. Из симптомов может присутствовать ноющая боль и легкая скованность. С течением времени происходит окостенение хрящевых тканей, приводящее к сращиванию позвонков в единую неподвижную кость. Возможные последствия — выраженное нарушение двигательной активности, работы внутренних органов, вентиляции легких, а также сдавливание нервных корешков, кровеносных сосудов и мягких тканей.
Основные симптомы спондилита

Болевой синдром ноющего характера является главным клиническим симптомом спондилита. Боль может иметь разную интенсивность, от слабой до ярко выраженной, но практически всегда локализуется в области пораженных позвонков. Некоторое усиление болевых ощущений происходит после физических нагрузок или длительного пребывания в неудобной позе.
Другие признаки спондилита:
- Ограничение подвижности. Этот симптом возникает на более поздних этапах развития болезни. Сначала появляются сложности с наклоном и поворотом туловища. Далее ограничиваются в движении плечи, бедра.
- Деформация позвоночника. Постепенно уменьшаются физиологические изгибы, со временем спина может заметно поменять форму.
- Нарушение работы внутренних органов. Это скорее не симптом, а следствие искривления хребта и сдавливания органов. Могут возникнуть нарушение чувствительности, онемение кожи, паралич, спазмы. Иногда развивается затрудненное дыхание
- Общие симптомы. Ухудшение общего состояния, слабость, сонливость, повышенная утомляемость, повышение температуры, появление озноба, локальное покраснение и отечность мягких тканей.
Чтобы предотвратить прогрессирование воспалительных процессов в позвоночнике, необходимо при появлении характерных симптомов обращаться в больницу. Список необходимых диагностических процедур зависит от предполагаемого типа спондилита. В первую очередь, показательными являются биохимический и клинический анализ крови, исследование мочи, определение уровня сахара в крови. Далее могут быть проведены протеинограмма, ревмопробы, цитологический анализ выделяемого из свищей материала.
Также неотъемлемой процедурой является исследование хребта с помощью рентгенаппарата, МРТ или аппарата УЗИ. Далее в соответствии с полученными результатами определяется точный диагноз и назначается соответствующее лечение, которое призвано устранить причины недуга и восстановить структуру и функциональность позвоночного столба, насколько это возможно.
Способы лечения спондилита
Лечебные меры при спондилите могут отличаться в зависимости от стадии болезни. Так, в острой фазе часто рекомендован постельный режим, при котором пациент должен быть обеспечен сбалансированным питанием, эмоциональным спокойствием. Также может быть прописана корсетотерапия и некоторое ограничение физической активности. В этот период важно нейтрализовать воспалительный процесс и устранить первопричину заболевания. Для этого применяется медикаментозное лечение, физпроцедуры. В редких случаях, когда состояние сильно запущено, практикуется хирургическое вмешательство для прочищения гнойников или удаления необратимо поврежденных участков с последующей заменой на специальный протез. Рассмотрим более подробно самые эффективные способы лечения данной патологии.
Медицинские препараты от спондилита
Спондилит является несамостоятельным недугом и возникает как следствие некоторых других болезней. Именно поэтому назначаемая терапия должна быть комплексной для устранения причин возникновения, симптомов и последствий прогрессирования заболевания.
Медикаментозное лечение может быть специфическим и неспецифическим. Специфическая терапия назначается исключительно лечащим врачом после диагностики спондилита. Подбор препаратов осуществляется на основе большого количества факторов — тип возбудителя, степень прогрессирования патологии, характер повреждения позвоночника, наличие сопутствующих болезней, индивидуальные особенности пациента и пр.
При неспецифической терапии используются лекарства, позволяющие улучшить состояние пациента независимо от этиологии недуга. Такой вариант лечения в большей степени является сопутствующим и не решает основной проблемы.

Медикаментозное лечение может включать следующие группы лекарственных препаратов:
- Антибактериальная терапия. Назначается при спондилите, вызванном инфекционными агентами. Иногда может потребовать проведения исследований на резистентность инфекции, чтобы определить чувствительность болезнетворных микроорганизмов к определенному действующему веществу. Список препаратов обычно включает антибиотики широкого спектра действия — цефалоспорины и фторхинолоны. Наименования некоторых лекарств — Левофлоксацин, Цефтриаксон, Офлоксацин, Цефиксим и др.
- Анальгетики. Применяются для снижения интенсивности болевого синдрома. Могут использоваться без консультации с врачом, но с соблюдением суточной дозировки, рекомендуемой производителем. Такие лекарственные средства всего лишь устраняют боль и не решают основную проблему.
- Нестероидные противовоспалительные препараты. Эта категория медикаментов назначается для ослабления воспалительного процесса. При этом имеет место жаропонижающий и обезболивающий эффект. Категория представлена широким списком препаратов — Диклофенак, Вольтарен, Ибупрофен, Нимесулид и прочее, но самыми эффективными при лечении спондилита являются Ортофен и Индометацин. Курс лечения обычно не меньше месяца, а в некоторых сложных случаях прием растягивается даже на несколько лет.
- Кортикостероиды. Иногда назначаются в сочетании с нестероидными противовоспалительными препаратами, т.к. помогают ускорить процесс восстановления структуры поврежденных тканей и выздоровления. Также они снимают отечность, устраняют боль и восстанавливают обмен веществ на клеточном уровне. Чаще всего врачи назначают Метипред или Преднизолон. Эту группу препаратов не стоит применять без назначения, т.к. они имеют массу противопоказаний и побочных эффектов.
- Иммуномодуляторы. Позволяют смоделировать работу иммунной системы, чтобы помочь организму справиться с инфекцией или подавить аутоиммунные реакции. Наиболее эффективные и поэтому востребованные препараты — Тимоген, Интерферон, Тималин, Эхинацея.
- Миорелаксанты. Они снимают мышечный спазм и спазм сосудов. Оказывают расслабляющий эффект и немного обезболивают.
- Витамины. Большую роль в поддержании организма при спондилите играют витамины группы В, поэтому их назначают чаще всего в форме инъекций для быстрого получения эффекта. Также полезным будет восполнять запасы витамина С и Е, которые стимулируют регенерацию тканей и усиливают иммунитет.
Помимо этого, в условиях стационара пациенту ставят капельницы с раствором хлорида натрия, глюкозы или раствором Рингера. Такая процедура помогает восстановить силы, быстрее вывести из организма токсины и бактерии.
Физиотерапия для лечения спондилита

Физиотерапевтичекое лечение спондилита зачастую является неотъемлемым, т.к. дает хорошие результаты и значительно ускоряет выздоровление. Однако применять его без медикаментозной терапии совершенно неоправданно. Курс лечения обычно оставляет от 10 до 15 дней, однако бывают и исключения в зависимости от полной клинической картины болезни. При диагнозе «спондилит», который часто характеризуется длительным течением, могут потребоваться дополнительные курсы физпроцедур, назначенные после 2-4-недельного перерыва.
Наиболее эффективными являются следующие варианты физиотерапевтического лечения:
- Лечебная физкультура. Проводится с того момента, когда заболевание спондилит переходит в стадию ремиссии. Легкие физические упражнения направлены на поддержание мышечного каркаса спины, позволяют поддерживать нормальное кровообращение и восстанавливать обменные процессы. ЛФК помогает скорректировать осанку и улучшить подвижность. Подбор комплекса упражнений производится индивидуально для каждого пациента.
- Массаж спины. Позволяет ускорить кровообращение, уменьшить повышенный мышечный тонус, а также снизить болевые ощущения.
- Термотерапия. Ослабляет болевой синдром, расслабляет мышцы и в некоторой степени улучшает подвижность.
- Фонофорез. Эта процедура проводится с гидрокортизоном. Она позволяет устранить отечность, немного сократить воспаление и обезболить пораженные участки.
- Прочие процедуры. Полезными являются плавание, различного рода водные процедуры, умеренное закаливание организма, иглоукалывание, рефлексотерапия, акупунктура и др.
Все это в комплексе с медикаментозным лечением помогает миновать стадию обострения спондилита и перевести недуг в стадию ремиссии. Далее в восстановительный период показано санаторно-курортное лечение с минеральными водами и грязелечением.
Народные средства при спондилите
В некоторых случаях, когда болезнь пребывает в начальной стадии, можно провести поддержание организма в домашних условиях с помощью народной медицины. В целом же, при такой серьезной патологии, особенно в запущенных стадиях, самолечение крайне противопоказано. Поэтому прежде, чем начинать использовать народные рецепты, проконсультируйтесь с врачом.
Эффективными при данном воспалительном заболевании позвоночника являются различные травяные сборы, включающие бруснику, листья каштана, березы, цветы лабазника и липы, корень петрушки, а также бузины, которые заваривают и употребляют внутрь.
Из масел для лечения опорно-двигательного аппарата в целом и конкретно при диагнозе «спондилит» наиболее эффективными считаются кокосовое, льняное, еловое. При употреблении с пищей они помогают восстановить хрящевую ткань, улучшить метаболизм, снять болевые спазмы, приостановить или полностью предотвратить разрушительные процессы. Иногда практикуется использование веника из крапивы. Его предварительно запаривают и в течение 30-60 минут хлопают им по проблемной зоне.

Эффективные народные рецепты при спондилите:
- Очищающая ванна с маслами. Предварительно готовится основа: на 1 столовую ложку морской соли капаем по 3-4 капли эфирных масел лимона, сандалового дерева, кипариса, тимьяна, грейпфрута и можжевельника. Через 5 минут заливаем небольшим количеством теплой воды, разводим соль и вливаем полученную массу в ванную, наполненную теплой водой. Принимаем ванну в течение 10-15 минут.
- Лосьон для массажа с маслами. Обычно используются эфирные масла черного перца, имбиря или майорана. Выбранное масло в количестве нескольких капель соединяют с базовым маслом для массажа и применяют для обработки проблемных участков. Также можно наложить компресс. Такие средства помогают снять застойные явления и хорошо стимулируют кровообращение.
- Крем для устранения боли. Готовится на основе любого увлажняющего крема, который обогащают эфирными маслами, например, ромашки, розмарина, лаванды. Ингредиенты смешивают и наносят на участки с ярко выраженной болью.
- Чесночный настой. 4 зубка чеснока заваривают горячей водой, настаивают 10-15 минут и пьют по 100 мл 3 раза в день в течение 7 дней. Также эффективным будет простое употребление этого продукта в пищу.
- Медовый бальзам. Такое средство помогает смоделировать работу иммунной системы и ускорить восстановительные процессы в организме. Ингредиенты — мед (100 мл) и измельченный лист алоэ (50 г) — проваривают на минимальном огне 1 час, остужают. Принимать необходимо по 1 ст. л. 3 раза в сутки.
Для предотвращения перехода болезни в острую фазу необходимо вести здоровый образ жизни, правильно питаться, поддерживать умеренную физическую активность, следить за осанкой. Придерживаясь этих простых правил, можно избежать необходимости проведения при спондилите операции.
Видео про разрушение позвоночника – спондилит и как лечить: