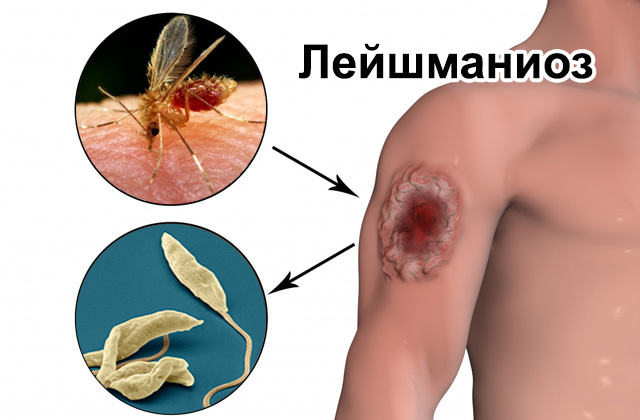
Лейшманиоз: возбудитель, пути инфицирования, способы лечения
Виды, пути заражения и симптомы висцерального и кожного лейшманиоза. Как диагностируется заболевание. Лечение различных видов лейшманиоза и профилактика.
Лейшманиоз — это заболевание паразитарного типа, возбудитель которого переносится отдельными видами насекомых (москитами, песчаными мушками и другими), а поэтому чаще встречается в тропических и субтропических регионах. Всемирная организация здравоохранения (ВОЗ) относит болезнь к категории забытых. Это означает, что заболевание — одно из 17, чаще всего присутствующих в бедных и развивающихся странах. Несмотря на современные разработки, средства лечения лейшманиоза в таких регионах недоступны.
Ежегодно от забытых болезней страдает более 1 млрд человек, а более 500 тыс. гибнет. По количеству жертв ВОЗ сопоставляет «забытые» патологии со СПИДом, малярией и другими. Если в первом случае страдают преимущественно жители бедных стран, то во втором общественность более осведомлена о проблемах. А меж тем, проблема паразитарного заболевания может быть решена при доступном лечении и достаточной профилактике.
Описание и виды лейшманиоза

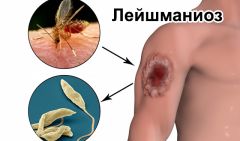
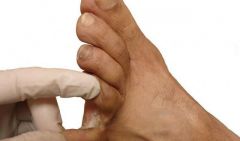
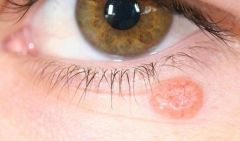
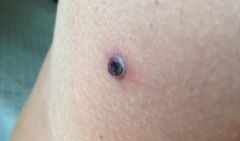
На фото лейшманиоз на теле человека
Паразитарное заболевание лейшманиоз, возбудитель которого относится к роду протистов (эукариотические организмы), встречается в 88 странах. Заболевание называется также черная болезнь, лихорадка дум-дум, кала-азар. Из всего списка стран, где распространена патология, 13 относятся к беднейшим странам мира.
Первые попытки исследовать возбудителей заболевания проводились офицером Британской армии У.Б. Лейшманом, который обнаружил в образцах селезенки погибшего от инфекции человека овальные тельца. Под впечатлением работ Лейшмана нобелевский лауреат Рональд Росс назвал открытые им эукариотические организмы, вызывающие лейшманиоз у человека, Leishmania.
Следует отметить, что болезнь вызывается более чем 20 видами зоонозных инфекций. Для возбудителей этой группы заболеваний животные и человек являются естественной средой.
Существует две морфологические формы Leishmania:
- Промастиготы. Располагаются в насекомых-переносчиках лейшманиоза, обладают веретенообразной продолговатой формой, подвижные благодаря длинному переднему жгутику. В форме промастиготы могут также некоторое время сохранять жизнеспособность на искусственной питательной среде. Переносят заболевание москиты Phlebotomus и Lutzomyia. Для первых ареалом обитания является Северная и Южная Америка, а для вторых — Африка.
- Амастиготы. Форма, характерная для инфицированного позвоночного животного (в том числе и человека). Такая патология встречается у собак, грызунов, реже у кошек и лошадей. Зафиксировано несколько случаев заражения кенгуру в Австралии. Инфекция располагается внутри клетки, образуя специфические «гирлянды» из овальных или округлых микроорганизмов с коротким жгутиком. Такие тела практически неподвижны.
Соответственно жизненный цикл паразита включает пребывание в двух хозяевах последовательно: насекомом и позвоночном. Москиты получают инфекцию с кровью зараженного млекопитающего в момент укуса. Попав в организм самки москита (а кровь потребляют только самки насекомого), паразит базируется в задней части пищевого канала, там и начинает активное размножение. За 7-10 дней количество паразитарных микроорганизмов внутри переносчика лейшманиоза становится настолько велико, что достигает верхних отделов пищеварительного тракта. В дальнейшем инфицированное насекомое, кусая жертву, не может сглотнуть кровь после укуса вследствие блокады тракта. Срыгивая «слюну» обратно в ранку позвоночного, москит передает промастиготы новому хозяину. За один укус в ранку человека или животного может попасть 100-1000 паразитов.
В организме позвоночного к месту укуса насекомого выдвигаются нейтрофилы (подвид лейкоцитов), задачей которых является блокирование и переваривание твердых инородных частиц. Кожный лейшманиоз и другие формы заболевания внутри нейтрофилов не развиваются, так как у патогена нет возможности размножаться. Однако под воздействием естественных процессов в организме нейтрофилы распадаются на отдельные тельца, захватываемые для дальнейшей переработки макрофагами. Таким образом, паразит попадает в макрофаги, минуя активные атаки иммунной системы. Уже внутри макрофагов промастиготы трансформируются в амастиготы. Этот процесс занимает в среднем 4 дня. В форме амастиготы в организме нового хозяина паразиты размножаются каждые 24 часа.
Существует более 20 видов паразитов из рода Leishmania, но выделяют только несколько форм лейшманиозов. На сегодняшний день преобладает клинико-эпидемиологическая классификация патологии, подразделяющая заболевание на такие виды:
- Кожный лейшманиоз. Включает одну из форм заболевания — мукозную, также называемую слизисто-кожной. Ежегодно фиксируется до 1 млн случаев заболевания данным видом патологии. Основное число инфицированных припадает на 7 стран преимущественно Ближнего Востока и Южной Америки. Патология характеризуется ярко выраженными кожными повреждениями, стигмами, язвами на коже. Мукозная форма встречается только в Новом Свете и проявляется, помимо кожных, также повреждениями слизистой.
- Висцеральный лейшманиоз. Отличается приступами лихорадки, увеличением внутренних органов, резким сбросом массы тела. Данный вид заболевания регистрируется преимущественно в экваториальных районах. Ежегодно 90 тыс. человек подвергается заражению паразитами этого вида, однако ВОЗ утверждает, что статистика неполная, только 25-45% больных обращаются за помощью, в остальных же случаях патология не диагностируется из-за отказа или невозможности обратиться к врачу.
Причины развития лейшманиоза
Как уже отмечалось, пути заражения лейшманиозом — от инфицированного насекомого к человеку. При этом переносчиками могут служить до 90 видов насекомых.
В зависимости от источника инфекции выделяют следующие виды лейшманиоза:
- Антропозные — насекомые инфицируются от больного человека, такой вид патологии может перейти животному, но при укусе инфицированного животного следующим москитом насекомое не инфицируется;
- Зоонозные — насекомое заражается от других животных, а затем переносит паразита к человеку.
Случаи инфицирования паразитами участились из-за изменений окружающей среды: строительство ирригационных каналов, дамб приводит к изменению естественной среды обитания насекомых.
Отмечается, что случаи инфицирования паразитарной патологией существенно участились из-за климатических изменений. Так, повышение влажности с одновременным ростом среднесуточной температуры способствует расширению ареала обитания переносчиков паразитов, а засуха и неурожаи приводят к миграции различных групп населения в эндемичные для паразитов районы.
К косвенным причинам распространения заболевания относят также урбанизацию. Лейшманиоз у человека может появиться вследствие вторжения в новые лесные, ранее незаселенные районы. Но, несмотря на различные пути заражения лейшманиозом, патология активно проявляется не у всех.
Сопутствующими факторами риска для развития лейшманиоза являются:
- Низкий уровень социально-экономических условий — открытые канализации, свалки рядом с густонаселенными районами создают прекрасную среду для размножения насекомых, обеспечивая их к тому же «человеческим» питанием;
- Культурные особенности в некоторых малоразвитых странах — сон под открытым небом облегчает доступ насекомых к телу человека, а как результат — инфицированию паразитом;
- Несбалансированное питание малообеспеченных слоев населения (основной группы риска, подверженной заболеваниям) — вероятность инфицирования существенно выше у людей, страдающих от недостатка белка, железа, цинка в питании.
Основные симптомы лейшманиоза

Признаки лейшманиоза зависят от вида заболевания, общего состояния здоровья больного, своевременности оказания помощи. Так, висцеральный вид лейшманиоза долгое время может не проявляться внешними признаками. Однако при ослабленном иммунитете симптоматика развивается в течение нескольких недель. За этот период у больного несколько раз может подниматься температура, наблюдается расстройство желудка и резкое снижение массы тела, а как следствие — общая слабость. Детализированное обследование таких пациентов покажет увеличенную селезенку и печень, в отдельных случаях становятся заметными увеличенные лимфатические узлы. Без должного лечения при висцеральной форме патологии развиваются осложнения — уменьшение клеток крови, подверженность другим инфекциям, а в запущенном состоянии — летальный исход.
В зависимости от локализации патологии висцеральная инфекция может также проявляться язвами на открытых участках или по всему телу. При лечении такие язвы остаются до нескольких месяцев (для инфицированных штаммами паразитов из Восточной Африки) или даже несколько лет (если инфицирование произошло штаммами из Индии).
В момент заражения лейшманиозом кожного типа на месте укуса насекомого появляется небольшой бугорок. По мере размножения паразитов в организме (процесс занимает от нескольких недель до нескольких месяцев) количество бугорков на коже увеличивается. Сами же уплотнения со временем открываются мокнущими язвами. Если ранка не будет инфицирована, что, учитывая негигиеничные условия распространения заболевания, маловероятно, то она затянется струпом. Такие ранки заживают от нескольких месяцев до нескольких лет, оставляя после себя шрамы.
Признаки лейшманиоза мукозного вида такие же, как и кожного, только язвы покрывают, помимо кожи, ещё и слизистые. Первые ранки появляются в носу или горле, о чем свидетельствуют заложенность носа, кровотечения, а со временем деформация лица.
Диагностика лейшманиоза проводится на основании общего анализа крови, анализа биоматериалов из язвы, а также анализа тканей из лимфатических узлов. В обязательном порядке врач собирает анамнез с учетом путешествий пациента в течение предыдущих 2 лет. Важно понимать, что от региона инфицирования зависит методология диагностики.
Так, указанием на висцеральную патологию будет повышенное СОЭ в крови, увеличенное содержание глобулинов, анемия. В крови могут также быть обнаружены антитела к паразитам. В то же время антитела не будут выявлены у пациентов с иммунной дисфункцией, а также при поражениях кожи. В данном случае больному будут рекомендованы проведение микроскопического исследования мазка язв, молекулярные тесты для поиска ДНК возбудителя, забор и анализ спинномозговой жидкости.
Как лечить лейшманиоз?
При обнаружении первых симптомов лейшманиоза, если у больного есть причины предполагать инфицирование таким паразитом, необходимо срочно обратиться к врачу-инфекционисту. Лечение заболевания зависит от формы патологии, географического места инфицирования, вида паразита. Если уже началась деформация лицевой части, после устранения паразита будет рекомендована реконструктивная хирургическая операция. Во время реабилитации больному важно следить за питанием и соблюдением правил личной гигиены, поддерживать на должном уровне иммунитет.
Лечение висцерального лейшманиоза

При висцеральной форме заболевания лечение должно быть безотлагательным. Препараты при лейшманиозе рекомендует исключительно врач, учитывая место инфицирования, а также состояние иммунной системы человека. Так, в США терапия состоит преимущественно из внутривенного введения специализированных противогрибковых препаратов, в состав которых входит амфотерицин В. При инфицировании в Южной Америке или Африке могут рекомендоваться инъекции сурьмы. А вот паразиты из Индии устойчивы к действию сурьмы, поэтому лечатся милтефозином.
Подобная терапия дает побочные эффекты — тошноту, рвоту. Лечение висцерального лейшманиоза прекращают, если ухудшилось функционирование сердечно-сосудистой системы. Препараты при патологии висцерального типа в таком случае заменяются антибиотиками против сопутствующих инфекций, а больному рекомендуется переливание крови.
Лечение кожного и слизисто-кожного лейшманиоза
От формы кожного лейшманиоза, а также степени поражения тела больного зависит назначаемая терапия. Небольшие кожные язвы подвергаются тепловому или холодовому лечению, обработке Амебицидом, уколам натрия стибоглюконата прямо в ранку (в США подобная процедура не проводится).
При поражении значительных участков кожи или диагностировании мукозной формы заболевания, если развились осложнения при лейшманиозе, лечение проводится в виде внутривенных инъекций Милтефозина, Амфотерицина В и других противогрибковых препаратов. Единая методология лечения заболевания на сегодняшний день не разработана из-за широкой видовой градации патологии, а также зависимости проявлений заболевания от состояния иммунной системы больного.
Если мукозная форма инфицирования уже дала деструктивное осложнение, то после антипаразитарной терапии может проводиться реконструктивная хирургия лица. Любые манипуляции хирургического характера можно проводить не ранее чем через 1 год после окончания основной противопаразитарной терапии, когда риск рецидива заболевания существенно ниже. Обязательным условием лечения является соблюдение пациентом правил личной гигиены.
Профилактика лейшманиоза
Профилактика лейшманиоза требует комбинированного подхода, так как само заболевание обладает сложной системой распространения, включающей переносчика, промежуточного носителя, больного.

На фото обработка участка от комаров
Основными мерами предотвращения распространения лейшманиоза являются:
- борьба с насекомыми-переносчиками заболевания — распыление специальных составов от москитов, использование специальных сеток, индивидуальной защиты человека в местах повышенного средоточия насекомых;
- борьба с инфицированными животными — профилактика в данном случае зависит от географического региона и вида животных-переносчиков;
- социализация и культурный обмен, партнерство во всемирных масштабах, подразумевающее постройку доступного жилья и изменение культурных привычек различных наций, например, отказ от сна под открытым небом;
- эпиднадзор за распространением патологии, своевременная диагностика и лечение, доступность препаратов для терапии.
Для эффективной борьбы с лейшманиозом ВОЗ проводит ряд мероприятий:
- оказывает финансовые дотации национальным программам по лечению заболеваний в бедных регионах;
- мониторит эффективность внедряемых терапевтических программ;
- стимулирует развитие доступного здравоохранения в отдаленных уголках планеты;
- стимулирует поиск новых средств от заболевания, доступных даже в бедных странах;
- проводит разъяснительные работы о важности своевременных обследований и необходимости лечения.
Лейшманиоз — это одно из опасных «забытых» заболеваний. Несмотря на обнадеживающий термин «забытый», патология ежегодно обнаруживается у более чем 1 млн жителей Земли. Как правило, страдают люди из самых бедных стран планеты, до 65 тыс. человек ежегодно гибнут от этой патологии. На сегодняшний день разработаны эффективные методики лечения большинства форм заболевания, однако терапия доступна не каждому. Недостаточное питание, тяжелые условия проживания, отсутствие нормальной гигиены и защиты от насекомых провоцирует новые эпидемии. Лечение лейшманиоза и его профилактика является одной из важных задач, поставленных перед ВОЗ и национальными здравоохранительными организациями в странах эндемической зоны. Однако профилактика патологии подразумевает и личную ответственность каждого человека: при обнаружении первых признаков заболевания необходимо в обязательном порядке обратиться к врачу и начать лечение, чтобы избежать дальнейшего распространения паразитов. Путешественникам же настоятельно рекомендуется перед поездками в опасные регионы ознакомиться с возможными рисками и пройти необходимую вакцинацию.
Что такое лейшманиоз — смотрите на видео: